Indikationer
Levemir är indicerat för behandling av diabetes mellitus hos vuxna, ungdomar och barn från 1 års ålder.
Kontraindikationer
Överkänslighet mot den aktiva substansen eller mot något hjälpämne.
Dosering
Dosering
Styrkan av insulinanaloger, inklusive insulin detemir, uttrycks i enheter, medan styrkan av humant insulin uttrycks i internationella enheter. 1 enhet insulin detemir motsvarar 1 internationell enhet humant insulin.
Levemir kan användas ensamt som basinsulin eller i kombination med bolusinsulin. Det kan även användas i kombination med perorala antidiabetika och/eller GLP-1 receptoragonister.
När Levemir används i kombination med perorala antidiabetika eller som tillägg till GLP-1 receptoragonister rekommenderas administrering av Levemir en gång om dagen med en initialdos på 0,1–0,2 enheter/kg eller på 10 enheter till vuxna patienter. Dosen Levemir är individuell och fastställs med hänsyn till patientens behov.
När en GLP-1 receptoragonist används som tillägg till Levemir, rekommenderas att dosen Levemir minskas med 20% för att reducera risken för hypoglykemi. Dosen ska därefter justeras individuellt.
För individuell dosjustering rekommenderas följande två titreringsriktlinjer för vuxna:
Titreringsriktlinjer för vuxna med typ 2-diabetes:
|
Genomsnittlig SMPG* före frukost |
Levemir dosjustering |
|
> 10,0 mmol/l (180 mg/dl) |
+8 enheter |
|
9,1–10,0 mmol/l (163–180 mg/dl) |
+6 enheter |
|
8,1–9,0 mmol/l (145–162 mg/dl) |
+4 enheter |
|
7,1–8,0 mmol/l (127–144 mg/dl) |
+2 enheter |
|
6,1–7,0 mmol/l (109–126 mg/dl) |
+2 enheter |
|
4,1–6,0 mmol/l (73–108 mg/dl) |
Ingen ändring i dos (mål) |
|
Vid en SMPG-mätning |
|
|
3,1–4,0 mmol/l (56–72 mg/dl) |
-2 enheter |
|
<3,1 mmol/l (<56 mg/dl) |
-4 enheter |
* Plasmaglukos uppmätt av patienten
Enkla riktlinjer att användas av vuxna med typ 2-diabetes vid egen titrering:
|
Genomsnittlig SMPG* före frukost |
Levemir dosjustering |
|
> 6,1 mmol/l (> 110 mg/dl) |
+3 enheter |
|
4,4–6,1 mmol/l (80–110 mg/dl) |
Ingen ändring i dos (mål) |
|
< 4,4 mmol/l (< 80 mg/dl) |
-3 enheter |
* Plasmaglukos uppmätt av patienten
När Levemir används som en del av en basal-bolus insulinregim ska Levemir administreras en eller två gånger dagligen beroende på patientens behov. Dosen Levemir ska justeras individuellt.
Justering av dosen kan bli aktuellt vid ökad fysisk ansträngning, förändrad diet eller i samband med annan sjukdom.
När justering av dosen görs för att förbättra blodglukoskontrollen, ska patienterna rådas att uppmärksamma tecken på hypoglykemi.
Speciella populationer
Äldre (≥ 65 år)
Levemir kan användas av äldre patienter. För äldre patienter bör glukoskontrollen intensifieras och dosen av Levemir justeras individuellt.
Nedsatt njur- och leverfunktion
Nedsatt njur- eller leverfunktion kan minska patientens behov av insulin.
För patienter med nedsatt lever- eller njurfunktion bör glukoskontrollen intensifieras och dosen av Levemir justeras individuellt.
Pediatrisk population
Levemir kan användas till ungdomar och barn från 1 års ålder. Vid övergång från basinsulin till Levemir är det nödvändigt att överväga en individuellt baserad dosminskning av bas- och bolusinsulin, för att minimera risken för hypoglykemi.
För barn och ungdomar bör glukoskontrollen intensifieras och dosen av Levemir justeras individuellt.
Effekt och säkerhet av Levemir vid behandling av barn under 1 års ålder har inte fastställts.
Ingen data finns tillgänglig.
Övergång från andra insulinpreparat
Vid övergång från andra medellång- eller långverkande insulinpreparat kan justering av dos och tidpunkter för administreringen erfordras.
Noggrann kontroll av glukosvärden rekommenderas under övergången och de första veckorna därefter.
Samtidig antidiabetesbehandling kan behöva justeras (dos och/eller tidpunkt för perorala antidiabetika eller samverkande kort/snabbverkande insulinpreparat).
Administreringsätt
Levemir är en långverkande insulinanalog som används som basinsulin. Levemir är endast avsett för subkutan administrering. Levemir får inte administreras intravenöst eftersom det kan leda till allvarlig hypoglykemi. Även intramuskulär administrering ska undvikas. Levemir får ej användas i infusionspumpar för insulin.
Levemir administreras subkutant genom injektion i bukväggen, låret, överarmen, deltoideusregionen eller den gluteala regionen. Injektionsställena ska alltid växlas inom samma område, för att minska risken för lipodystrofi och kutan amyloidos. Verkningstiden varierar med dos, injektionsställe, blodflöde, temperatur och fysisk aktivitetsnivå. Injektionen kan ges vilken tid som helst, men på samma tidpunkt varje dag. För patienter som behöver behandlas två gånger dagligen för optimal blodglukoskontroll kan kvällsdosen administreras på kvällen eller vid sänggående.
För detaljerad bruksanvisning, se bipacksedeln.
Levemir Penfill
Administrering med injektionshjälpmedel för insulin
Levemir Penfill är utformad för att användas med injektionshjälpmedel för insulin från Novo Nordisk och med NovoFine eller NovoTwist injektionsnålar. Levemir Penfill ska endast administreras subkutant med en flergångspenna. Om administrering genom spruta är nödvändig ska en injektionsflaska användas.
Levemir FlexPen
Administrering med FlexPen
Levemir FlexPen är en förfylld injektionspenna (färgkodad) utformad för att användas med NovoFine eller NovoTwist injektionsnålar för engångsbruk med en längd upp till 8 mm. Med FlexPen kan 1–60 enheter ställas in i steg om 1 enhet. Levemir FlexPen ska endast administreras subkutant. Om administrering genom spruta är nödvändig ska en injektionsflaska användas.
Levemir Innolet
Administrering med InnoLet
Levemir InnoLet är en förfylld injektionspenna utformad för att användas med NovoFine eller NovoTwist injektionsnålar för engångsbruk med en längd upp till 8 mm. Med InnoLet kan 1–50 enheter ställas in i steg om 1 enhet. Levemir InnoLet ska endast administreras subkutant. Om administrering genom spruta är nödvändig ska en injektionsflaska användas.
Levemir FlexTouch
Administrering med FlexTouch
Levemir FlexTouch är en förfylld injektionspenna (färgkodad) utformad för att användas med NovoFine eller NovoTwist injektionsnålar för engångsbruk med en längd upp till 8 mm. Med FlexTouch kan 1–80 enheter ställas in i steg om 1 enhet. Levemir FlexTouch ska endast administreras subkutant. Om administrering genom spruta är nödvändig ska en injektionsflaska användas.
Varningar och försiktighet
Före resa mellan olika tidszoner ska patienten rådfråga läkare eftersom detta kan innebära att patienten måste ta insulin och måltider vid andra tidpunkter.
Hyperglykemi
Otillräcklig dosering eller avbruten behandling kan, speciellt vid typ 1-diabetes, leda till hyperglykemi och diabetesketoacidos. De första symtomen på hyperglykemi utvecklas vanligtvis gradvis under några timmar eller dagar. De omfattar törst, ökad miktionsfrekvens, illamående, kräkningar, dåsighet, rodnad och torr hud, muntorrhet, nedsatt aptit samt acetonluktande andedräkt. Vid typ 1-diabetes leder obehandlad hyperglykemi så småningom till diabetesketoacidos, som är potentiellt letal.
Hypoglykemi
En överhoppad måltid eller en oplanerad större fysisk ansträngning kan leda till hypoglykemi.
Hos barn är det viktigt att reglera insulindoser (framförallt vid basal-bolus regim) med hänsyn till intag av föda och fysisk aktivitet för att minimera risken för hypoglykemi.
Hypoglykemi kan uppträda om insulindosen är för hög i förhållande till insulinbehovet. Vid hypoglykemi eller om hypoglykemi misstänks får Levemir inte injiceras. Efter att patientens blodglukos stabiliserats bör justering av dosen övervägas.
Patienter med väsentligt förbättrad blodglukoskontroll, t ex genom intensifierad insulinbehandling, kan uppleva att deras vanliga varningssymtom på hypoglykemi förändras och bör få råd med hänsyn till detta. De vanliga varningssymtomen kan utebli hos patienter som haft diabetes under lång tid.
Samtidig sjukdom, särskilt infektioner och febersjukdomar, ökar vanligtvis patientens behov av insulin. Vid samtidig sjukdom i njure, lever eller som påverkar binjurar, hypofys eller sköldkörtel kan dosjustering bli aktuell.
Vid byte mellan olika typer av insulinpreparat kan de tidiga varningssymtomen på hypoglykemi vara mindre uttalade eller annorlunda än de symtom som patienten fått med tidigare använt insulin.
Övergång från andra insulinpreparat
En övergång till en annan typ eller ett annat märke av insulin måste ske under noggrann medicinsk övervakning av patienten. Dosjusteringar kan krävas vid förändringar av styrka, märke (tillverkare), typ, ursprung (animalt insulin, humant insulin eller insulinanalog) och/eller tillverkningsmetod (rekombinant-DNA teknik eller animalt ursprung). För patienter som går över till Levemir från en annan typ av insulin kan dosen behöva justeras jämfört med deras tidigare insulinpreparat. Om dosjustering erfordras, kan detta visa sig vid första dosen eller under de första veckorna eller månaderna.
Reaktioner på injektionsstället
I likhet med annan insulinbehandling kan reaktioner på injektionsstället uppträda och ge smärta, rodnad, urticaria, inflammation, blåmärken, svullnad och klåda. Genom att hela tiden välja nytt injektionsställe inom injektionsområdet kan dessa reaktioner eventuellt reduceras eller förhindras. Reaktionerna försvinner normalt inom några få dagar eller veckor. I sällsynta fall kan reaktionerna leda till att behandlingen med Levemir måste upphöra.
Hud och subkutan vävnad
Patienterna måste instrueras att kontinuerligt växla injektionsställe för att minska risken för lipodystrofi och kutan amyloidos. Det finns en potentiell risk för fördröjd insulinabsorption och försämrad glykemisk kontroll efter insulininjektioner på ställen där dessa reaktioner förekommer. En plötslig ändring av injektionsställe till ett intakt område har visat sig resultera i hypoglykemi. Övervakning av blodsockervärdena rekommenderas efter ändring av injektionsställe från ett påverkat område till ett intakt område. Justering av dosen diabetesläkemedel kan också behövas.
Hypoalbuminemi
Erfarenheten av behandling av patienter med grav hypoalbuminemi är begränsad. Noggrann övervakning av dessa patienter rekommenderas.
Kombination av Levemir med pioglitazon
Fall av hjärtsvikt har rapporterats när pioglitazon använts i kombination med insulin, särskilt hos patienter med riskfaktorer för att utveckla hjärtsvikt. Detta ska beaktas om man överväger kombinationsbehandling med pioglitazon och Levemir. Om kombinationen används ska patienten observeras med avseende på tecken och symtom på hjärtsvikt, viktökning och ödem. Behandlingen med pioglitazon ska avbrytas om försämring av hjärtsymtomen inträffar.
Undvika oavsiktlig förväxling/felmedicinering
Patienter måste instrueras att alltid kontrollera insulinetiketten före varje injektion för att undvika oavsiktlig förväxling mellan Levemir och andra insulinprodukter.
Spårbarhet
För att underlätta spårbarhet av biologiska läkemedel ska läkemedlets namn och tillverkningssatsnummer dokumenteras.
Interaktioner
Ett antal läkemedel kan påverka glukosmetabolismen.
Följande substanser kan minska patientens insulinbehov:
Perorala diabetesmedel, GLP-1 receptoragonister, MAO-hämmare, beta-receptorblockerande medel, ACE-hämmare, salicylater, anabola steroider och sulfonamider.
Följande substanser kan öka patientens insulinbehov:
Perorala antikonceptionsmedel, tiazider, glukokortikoider, tyreoideahormoner, sympatomimetika, tillväxthormon och danazol.
Beta-receptorblockerande medel kan maskera symtomen på hypoglykemi.
Oktreotid/lanreotid kan antingen öka eller minska insulinbehovet.
Alkohol kan intensifiera eller reducera den hypoglykemiska effekten av insulin.
Graviditet
Graviditet
Användningen av Levemir hos gravida kvinnor med diabetes har undersökts i en klinisk prövning och i en prospektiv icke-interventionell säkerhetsstudie efter läkemedlets godkännande (se avsnitt Farmakodynamik). Data efter läkemedlets marknadsintroduktion hos gravida kvinnor som använder Levemir, med mer än 4500 utfall från graviditeter, tyder inte på någon ökad risk för varken missbildande eller feto/neonatal toxicitet. Behandling med Levemir kan övervägas under graviditet, om det behövs kliniskt.
Generellt rekommenderas en intensifierad glukoskontroll och övervakning av gravida kvinnor med diabetes under hela graviditeten och när graviditet planeras. Insulinbehovet minskar i regel under den första trimestern och ökar därefter under den andra och tredje trimestern. Efter förlossningen återgår insulinbehovet i normalfallet snabbt till nivån före graviditeten.
Amning
Det är okänt om insulin detemir utsöndras i bröstmjölk. Inga metabola effekter på det ammade nyfödda barnet/spädbarnet förväntas av intagen insulin detemir, då det är en peptid som därmed bryts ner till aminosyror i människans magtarmkanal.
Ammande kvinnor kan behöva justera sin insulindos och kost.
Fertilitet
Djurstudier tyder inte på någon skadlig effekt på fertiliteten.
Amning
Det är okänt om insulin detemir utsöndras i bröstmjölk. Inga metabola effekter på det ammade nyfödda barnet/spädbarnet förväntas av intagen insulin detemir, då det är en peptid som därmed bryts ner till aminosyror i människans magtarmkanal.
Ammande kvinnor kan behöva justera sin insulindos och kost.
Fertilitet
Djurstudier tyder inte på någon skadlig effekt på fertiliteten.
Trafik
Patientens koncentrations- och reaktionsförmåga kan försämras till följd av hypoglykemi. Detta kan innebära en risk i situationer där denna förmåga är särskilt viktig (t ex när man kör bil eller manövrerar maskiner).
Patienter ska rådas att försöka undvika hypoglykemi under körning av fordon. Detta gäller särskilt patienter som ofta drabbas av hypoglykemi eller har svårt att känna igen de tidiga varningssignalerna på hypoglykemi. I dessa fall bör man överväga lämpligheten av körning av fordon.
Biverkningar
Sammanfattning av säkerhetsprofilen
De biverkningar som observerats hos patienter som använder Levemir beror huvudsakligen på insulins farmakologiska effekt. Den totala procentuella andelen av de behandlade patienterna som förväntas uppleva biverkningar är uppskattningsvis 12%.
Den vanligaste rapporterade biverkningen under behandlingen är hypoglykemi. Beskrivning av utvalda biverkningar.
Kliniska prövningar har visat att allvarlig hypoglykemi, definierad som ett tillstånd som kräver hjälp av sjukvårdpersonal, uppstår hos cirka 6% av de patienter som behandlas med Levemir.
Reaktioner vid injektionsstället är vanligare vid behandling med Levemir än med humant insulin. Dessa reaktioner omfattar smärta, rodnad, urticaria, inflammation, blåmärken, svullnad och klåda vid injektionsstället. De flesta reaktioner vid injektionsstället är lindriga och övergående d v s de försvinner normalt vid fortsatt behandling efter några dagar eller veckor.
Refraktionsanomalier och ödem kan uppträda när insulinbehandling sätts in. Dessa symtom är i regel övergående. Snabb förbättring i blodglukoskontrollen kan medföra s k akut smärtsam neuropati som vanligtvis är reversibel. En intensifierad insulinbehandling med en plötslig förbättring av den glykemiska kontrollen kan vara förenad med en tillfällig försämring av diabetesretinopati, medan förbättrad glykemisk kontroll under lång tid minskar risken för vidareutveckling av diabetesretinopati.
Biverkningslista i tabellform
Biverkningar uppställda nedan är baserade på data från kliniska prövningar och klassificerade efter frekvens och organsystem enligt MedDRA. Frekvenskategorier definieras enligt följande konvention: Mycket vanliga (≥1/10); vanliga (≥1/100, <1/10); mindre vanliga (≥1/1 000, <1/100); sällsynta (≥1/10 000, <1/1 000); mycket sällsynta (<1/10 000); ingen känd frekvens (kan inte beräknas från tillgängliga data).
|
Immunsystemet |
Mindre vanliga – Allergiska eller potentiellt allergiska reaktioner, urticaria och hudutslag* |
|
Mycket sällsynta – Anafylaktisk reaktion* |
|
|
Metabolism och nutrition |
Mycket vanliga – Hypoglykemi* |
|
Centrala och perifera nervsystemet |
Sällsynta – Perifer neuropati (smärtsam neuropati) |
|
Ögon |
Mindre vanliga – Refraktionsrubbningar |
|
Mindre vanliga – Diabetesretinopati |
|
|
Hud och subkutan vävnad |
Mindre vanliga – Lipodystrofi* |
|
Ingen känd frekvens – Kutan amyloidos*† |
|
|
Allmänna symtom och/eller symtom vid administreringsstället |
Vanliga – Reaktioner på injektionsstället |
|
Mindre vanliga – Ödem |
* Beskrivning av utvalda biverkningar.
† Biverkningar rapporterade efter marknadsföring
Beskrivning av utvalda biverkningar
Allergiska eller potentiellt allergiska reaktioner, urticaria, hudutslag
Allergiska eller potentiellt allergiska reaktioner, urticaria, hudutslag är mindre vanliga när Levemir används vid basal-bolusbehandling, medan de är vanliga vid kombination med perorala antidiabetika enligt tre kliniska studier (2,2% allergiska eller potentiellt allergiska reaktioner noterades.)
Anafylaktiska reaktioner
Uppträdande av allmänna överkänslighetsreaktioner (inkluderande generaliserade hudutslag, klåda, svettning, gastrointestinala besvär, angioneurotiskt ödem, andningssvårigheter, palpitation och sänkt blodtryck) är mycket sällsynt men kan vara potentiellt livshotande.
Hypoglykemi
Den vanligast rapporterade biverkningen är hypoglykemi. Detta tillstånd kan uppstå om insulindosen är för hög i förhållande till insulinbehovet. Allvarlig hypoglykemi kan leda till medvetslöshet och/eller konvulsioner och kan orsaka tillfällig eller permanent nedsättning av hjärnfunktionen eller till och med dödsfall. Symtomen på hypoglykemi uppträder vanligtvis plötsligt. De kan omfatta kallsvettning, sval blek hy, matthet, nervositet eller tremor, oro, ovanlig trötthet eller svaghet, förvirring, koncentrationssvårigheter, dåsighet, uttalad hunger, synförändringar, huvudvärk, illamående och hjärtklappning.
Hud och subkutan vävnad
Lipodystrofi (inklusive lipohypertrofi, lipoatrofi) och kutan amyloidos kan förekomma vid injektionsstället och fördröja den lokala insulinabsorptionen. Kontinuerlig växling av injektionsställe inom det angivna injektionsområdet kan bidra till att minska eller förhindra dessa reaktioner.
Pediatrisk population
Uppföljning efter marknadsföring samt kliniska prövningar tyder inte på att biverkningar i den pediatriska populationen skiljer sig med avseende på frekvens, typ och svårighetsgrad vid jämförelse med den bredare erfarenhet som finns från den allmänna diabetespopulationen.
Övriga speciella populationer
Uppföljning efter marknadsföring samt kliniska prövningar tyder inte på att biverkningar hos äldre patienter och patienter med nedsatt njur- eller leverfunktion skiljer sig med avseende på frekvens, typ och svårighetsgrad vid jämförelse med den bredare erfarenhet som finns från den allmänna populationen.
Rapportering av misstänkta biverkningar
Det är viktigt att rapportera misstänkta biverkningar efter att läkemedlet godkänts. Det gör det möjligt att kontinuerligt övervaka läkemedlets nytta-riskförhållande. Hälso- och sjukvårdspersonal uppmanas att rapportera varje misstänkt biverkning till Läkemedelsverket, men alla kan rapportera misstänkta biverkningar till Läkemedelsverket, www.lakemedelsverket.se. Postadress
Läkemedelsverket
Box 26
751 03 Uppsala
Överdosering
För insulin finns ingen specifik överdos definierad. Hypoglykemi kan utvecklas gradvis om för hög dos administreras i förhållande till patientens behov:
-
Episoder med lindrig hypoglykemi kan behandlas genom peroral administrering av glukos eller produkter med socker i. Det rekommenderas därför att patienter med diabetes alltid bär med sig sockerhaltiga produkter.
-
Episoder med svår hypoglykemi, där patienten förlorat medvetandet, kan behandlas med glukagon (0,5–1 mg) som ges intramuskulärt eller subkutant av en person som lärt sig tekniken, eller med glukos som ges intravenöst av läkare eller sjuksköterska. Glukos måste ges intravenöst om patienten inte svarar på glukagon inom 10–15 minuter. När patienten återfår medvetandet rekommenderas att kolhydrater ges peroralt för att förhindra återfall.
Farmakodynamik
Verkningsmekanism och farmakodynamisk effekt
Levemir är en löslig, långverkande insulinanalog med en förlängd effektduration som används som basinsulin.
Den blodglukossänkande effekten av Levemir beror på att glukosupptaget underlättas då insulin binds till receptorer på muskel- och fettceller samt på att glukosfrisättning från levern samtidigt hämmas.
Tid-responsprofilen för Levemir är statistiskt signifikant mindre varierande och därför mera förutsägbar än för NPH-insulin (Neutral Protamin Hagedorn), vilket visas av de inomindividuella variationskoefficienterna (CV) för både den totala och maximala farmakodynamiska effekten, se tabell 1.
Tabell 1. Inomindividuell variation av tid-responsprofilen för Levemir och NPH-insulin
|
Farmakodynamisk effektvariabel |
Levemir CV (%) |
NPH-insulin CV (%) |
|
AUCGIR,0-24h* |
27 |
68 |
|
GIRmax** |
23 |
46 |
*Area under kurvan **Glukosinfusionshastighet p-värde <0,001 för alla jämförelser med Levemir
Den förlängda effekten hos Levemir beror på en stark aggregation av insulin detemir-molekyler på injektionsstället och albuminbindning via fettsyran i sidokedjan. Insulin detemir fördelas långsammare till perifera målvävnader jämfört med NPH-insulin. Kombinationen av dessa protraktionsmekanismer ger en mer reproducerbar absorption och verkningsprofil för insulin detemir än för NPH-insulin.
|
Farmakodynamiska parametrar för Levemir och NPH-insulin |
|||||
|
Levemir |
NPH |
||||
|
0,2 E/kg |
0,3 E/kg |
0,4 E/kg |
0,3 IE/kg |
||
|
Effektduration (timmar) |
12 |
17* |
20 |
13 |
|
|
GIRmax (mg/kg/min) |
1,1 |
1,4* |
1,7 |
1,6 |
|
|
* uppskattade värden |
|||||
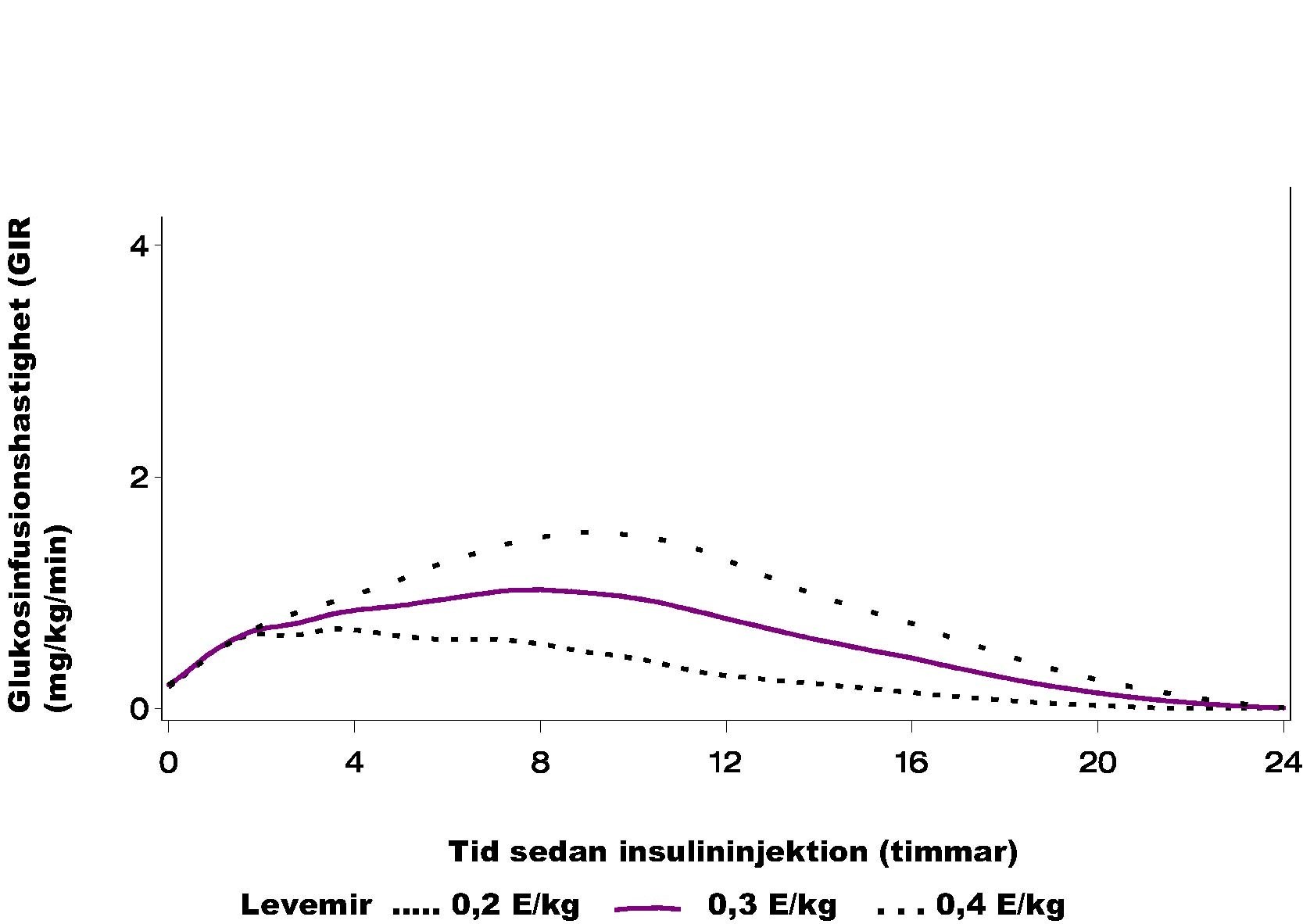
Figur 1 Verkningsprofiler för Levemir hos patienter med typ 1-diabetes
Effektdurationen är upp till 24 timmar beroende på dos, vilket gör att Levemir kan administreras en eller två gånger dagligen. Om administrering sker två gånger dagligen inträffar steady state efter 2–3 administreringar. För doser i intervallet 0,2–0,4 enheter/kg (E/kg), uppnår Levemir mer än 50% av sin maximala effekt från 3–4 timmar och upp till cirka 14 timmar efter administrering.
Efter subkutan administrering ses en dosproportionalitet hos det farmakodynamiska svaret (maximal effekt, effektduration, total effekt).
Vid behandling med Levemir i långtidsstudier påvisades lägre variation i fasteplasmaglukos från dag till dag i jämförelse med NPH-insulin.
Studier på patienter med typ 2-diabetes som behandlades med basinsulin i kombination med perorala antidiabetika visade att den glykemiska kontrollen (HbA1c) med Levemir är jämförbar med NPH-insulin och insulin glargin och förenad med mindre viktuppgång, se tabell 2 nedan.
I jämförelsestudien med insulin glargin, var det tillåtet att administrera Levemir en eller två gånger dagligen medan insulin glargin skulle administreras en gång dagligen. 55% av patienterna som behandlats med Levemir avslutade den 52 veckor långa behandlingen med regimen två gånger dagligen.
Tabell 2. Ändring i kroppsvikt efter insulinbehandling
|
Studiens längd |
Levemir en gång/dag |
Levemir två gånger/dag |
NPH-insulin |
Insulin glargin |
|
20 veckor |
+0,7 kg |
+1,6 kg | ||
|
26 veckor |
+1,2 kg |
+2,8 kg | ||
|
52 veckor |
+2,3 kg |
+3,7 kg |
+4,0 kg |
I prövningar med användning av perorala antidiabetika i kombination med insulin resulterade behandling med Levemir i en 61–65% lägre risk för lindrig nattlig hypoglykemi jämfört med NPH-insulin.
En öppen randomiserad studie på patienter med typ 2-diabetes som inte uppnådde sina behandlingsmål med perorala antidiabetika utfördes. Studien startade med en 12-veckors run-in period med liraglutid+metformin, där 61% uppnådde HbA1c på <7%. De 39% av patienterna som inte uppnådde sina behandlingsmål randomiserades och fick antingen Levemir en gång dagligen som tilläggsbehandling eller fortsätta med liraglutid+metformin i 52 veckor. Tillägg av Levemir visade på ytterligare minskning av HbA1c från 7,6% till 7,1% efter 52 veckor. Inga allvarliga hypoglykemier noterades. En allvarlig hypoglykemi definieras som ett fall där patienten inte hade förmåga att behandla sig själv och om glucagon eller i.v glukos behövdes. Se tabell 3.
Tabell 3. Data från kliniska studier – Levemir som tilläggsbehandling till liraglutid+metformin
|
Studievecka |
Randomiserad Levemir + liraglutid + metformin n=160 |
Randomiserad liraglutid + metformin n=149 |
P-värde |
|
|
Medel-HbA1c ändring från studiestart (% DCCT standard) |
0–26 veckor |
-0,51 |
0,02 |
<0,0001 |
|
0–52 veckor |
-0,50 |
0,01 |
<0,0001 |
|
|
Andelen patienter som uppnådde HbA1c målet <7% DCCT standard (%) |
0–26 veckor |
43,1 |
16,8 |
<0,0001 |
|
0–52 veckor |
51,9 |
21,5 |
<0,0001 |
|
|
Förändring i kroppsvikt från studiestart (kg) |
0–26 veckor |
-0,16 |
-0,95 |
0,0283 |
|
0–52 veckor |
-0,05 |
-1,02 |
0,0416 |
|
|
Lindrig hypoglykemi (per patientår) |
0–26 veckor |
0,286 |
0,029 |
0,0037 |
|
0–52 veckor |
0,228 |
0,034 |
0,0011 |
I en 26-veckors, dubbelblind, randomiserad klinisk prövning undersöktes effekten och säkerheten av att tillsätta liraglutid (1,8 mg) jämfört med placebo hos patienter med otillräckligt kontrollerad typ 2-diabetes vid behandling med basinsulin med eller utan metformin. Insulindosen reducerades med 20% för patienter med baseline HbA1c ≤8.0% DCCT standard för att minska risken för hypoglykemier. Därefter fick patienterna titrera upp insulindosen till som högst den dos de hade före randomiseringen. Levemir var basinsulinprodukten hos 33% (n=147) av patienterna (97,3% använde metformin). I dessa patienter resulterade tillägg av liraglutid i en större sänkning av HbA1c jämfört med vid tillägg av placebo (till 6,93% DCCT standard vs. till 8,24% DCCT standard), en större sänkning av fasteplasmaglukos (till 7,20 mmol/l vs. till 8,13 mmol/l) och en större viktminskning (-3,47 kg vs. -0,43 kg). Basvärdena för dessa parametrar var liknande i båda grupperna. Observerad frekvens av lindriga hypoglykemier var liknande och i ingen av grupperna observerades några allvarliga hypoglykemier.
Långtidsstudier visade att Levemir förbättrade fasteplasmaglukosvärdet hos patienter med typ 1-diabetes vid basal-bolusbehandling jämfört med NPH-insulin. Den glykemiska kontrollen (HbA1c) med Levemir var jämförbar med NPH-insulin. Risken för nattlig hypoglykemi var lägre och behandlingen var inte förenad med viktuppgång.
I kliniska prövningar med basal-bolusbehandling var den totala frekvensen hypoglykemi för Levemir resp. NPH-insulin likartad. Analyser av nattlig hypoglykemi hos patienter med typ 1-diabetes visade en signifikant lägre risk för lindrig nattlig hypoglykemi (möjlig att självbehandla och bekräftad med kapillärblodglukos lägre än 2,8 mmol/l eller 3,1 mmol/l om den uttrycks som plasmaglukos) än med NPH-insulin. För typ 2-diabetes sågs däremot ingen skillnad.
Utveckling av antikroppar har observerats vid användning av Levemir. Detta verkar dock inte ha någon inverkan på glykemisk kontroll.
Graviditet
I en prospektiv icke-interventionell säkerhetsstudie efter läkemedlets godkännande övervakades gravida kvinnor med typ 1 eller typ 2-diabetes exponerade för Levemir (n=727, 680 levande födda spädbarn) eller andra basinsuliner (n=730, 668 levande födda spädbarn) med avseende på utfallet av graviditeten.
Ingen statistiskt signifikant skillnad observerades mellan Levemir och andra basinsulin för utfallsmåttet på missbildningar (framkallad abort på grund av allvarliga medfödda missbildningar, allvarliga medfödda missbildningar eller mindre allvarliga medfödda missbildningar). Resultaten från studien visade att Levemir inte är förknippat med en ökad risk för negativa effekter på utfallet av graviditeten, jämfört med andra basinsuliner, hos kvinnor med redan existerande diabetes.
Levemir har studerats i en öppen randomiserad kontrollerad klinisk prövning, i vilken gravida kvinnor med typ 1 diabetes (n=310) erhöll basal-bolusbehandling med Levemir (n=152) eller NPH-insulin (n=158) som basinsulin i båda fallen i kombination med NovoRapid.
Levemir var jämförbar (non-inferior) med NPH-insulin med avseende på HbA1c vid gestationsvecka 36. Minskningen i genomsnittligt HbA1c under graviditeten var likartad.
Pediatrisk population
Effekt och säkerhet av Levemir har studerats i upp till 12 månader i tre randomiserade kontrollerade kliniska studier på ungdomar och barn (n= totalt 1045). Studierna omfattade totalt 167 barn i åldern 1–5 år. Studierna visade att vid basal-bolusbehandling var den glykemiska kontrollen (HbA1c) med Levemir jämförbar med NPH-insulin och insulin degludek vid användning av en non-inferiority marginal på 0,4%. I studien som jämförde Levemir med insulin degludek var frekvensen av hyperglykemiepisoder med ketos signifikant högre för Levemir, 1,09 respektive 0,68 episoder per patientår av exponering. En lägre viktökning (SD score, vikt korrigerad för kön och ålder) noterades med Levemir jämfört med NPH-insulin.
Studien på barn över 2 års ålder förlängdes med ytterligare 12 månader (totalt 24 månaders behandlingsdata) för att bestämma antikroppsbildning efter långtidsbehandling med Levemir. Efter en ökning av insulinantikroppar under det första året, minskade antikropparna under det andra året till en nivå som var något högre än nivån före studiestart. Resultaten tyder på att utvecklingen av antikroppar inte hade någon negativ effekt på den glykemiska kontrollen eller på dosen Levemir.
Effekt- och säkerhetsdata för ungdomar med typ 2-diabetes mellitus har extrapolerats från data på barn, ungdomar och vuxna patienter med typ 1-diabetes mellitus och vuxna patienter med typ 2-diabetes mellitus. Resultaten stödjer användingen av Levemir till ungdomar med typ 2-diabetes mellitus.
Farmakokinetik
Absorption
Maximal serumkoncentration uppnås 6–8 timmar efter administrering.
När administrering sker två gånger dagligen inträffar steady state för serumkoncentrationen efter 2–3 administreringar. Den inomindividuella variationen i absorption är lägre för Levemir än för andra basinsulin.
Den absoluta biotillgängligheten för insulin detemir vid subkutan administrering är cirka 60%.
Distribution
Distributionsvolymen för Levemir (cirka 0,1 l/kg) indikerar att en hög halt av insulin detemir cirkulerar i blodet. Proteinbindningsstudierna som gjorts in vitro och in vivo talar för att det inte finns någon kliniskt relevant interaktion mellan insulin detemir och fettsyror eller andra proteinbundna läkemedel.
Metabolism
Insulin detemir bryts ned på liknande sätt som humant insulin. Alla metaboliter som bildas är inaktiva.
Elimination
Den terminala halveringstiden efter subkutan administrering bestäms av absorptionshastigheten från den subkutana vävnaden. Den terminala halveringstiden är 5–7 timmar beroende på dosen.
Linjäritet
Efter subkutan administrering ses en dosproportionalitet i serumkoncentrationerna (maximal koncentration, absorptionsförmåga) i det terapeutiska dosområdet.
Inga farmakokinetiska eller farmakodynamiska interaktioner mellan liraglutid och Levemir observerades vid administrering av en singeldos Levemir 0,5 E/kg till patienter med typ 2-diabetes som uppnått steady state med liraglutid 1,8 mg.
Speciella populationer
Äldre (≥ 65 år)
Farmakokinetiken för Levemir skiljer sig ej på något kliniskt relevant sätt mellan äldre och yngre patienter.
Nedsatt njur- eller leverfunktion
Det förelåg ingen kliniskt relevant skillnad i farmakokinetiken för Levemir mellan patienter med nedsatt njur- eller leverfunktion och friska personer. Eftersom farmakokinetiken för Levemir inte har studerats i någon större utsträckning i dessa populationer rekommenderas noggrann kontroll av plasmaglukos i dessa populationer.
Kön
Det föreligger inga kliniskt relevanta skillnader mellan könen vad gäller de farmakokinetiska egenskaperna för Levemir.
Pediatrisk population
De farmakokinetiska egenskaperna för Levemir undersöktes på små barn (1-5 år) barn (6–12 år) och ungdomar (13–17 år) och jämfördes med vuxna med typ 1-diabetes. Det förelåg inga kliniskt relevanta farmakokinetiska skillnader mellan små barn, barn, ungdomar och vuxna.
Prekliniska uppgifter
Gängse studier avseende säkerhetsfarmakologi, allmäntoxicitet, gentoxicitet och reproduktionseffekter och effekter på utveckling visade inte några särskilda risker för människa. Data för receptoraffinitet och mitogenicitet in vitro gav inga bevis för en ökad mitogen potential jämfört med humant insulin.
Innehåll
Kvalitativ och kvantitativ sammansättning
Levemir Penfill
1 ml av lösningen innehåller 100 enheter insulin detemir* (vilket motsvarar 14,2 mg). 1 cylinderampull innehåller 3 ml, vilket motsvarar 300 enheter.
Levemir FlexPen/Levemir InnoLet/Levemir FlexTouch
1 ml av lösningen innehåller 100 enheter insulin detemir* (vilket motsvarar 14,2 mg). 1 förfylld injektionspenna innehåller 3 ml, vilket motsvarar 300 enheter.
*Insulin detemir är framställt i Saccharomyces cerevisiae med rekombinant-DNA teknik.
För fullständig förteckning över hjälpämnen nedan.
Förteckning över hjälpämnen
Glycerol
Fenol
Metakresol
Zinkacetat
Dinatriumfosfatdihydrat
Natriumklorid
Saltsyra (för pH-justering)
Natriumhydroxid (för pH-justering)
Vatten för injektionsvätskor
Blandbarhet
Läkemedel som tillsätts till Levemir kan orsaka nedbrytning av insulin detemir, t ex om läkemedlen innehåller tioler eller sulfiter. Levemir ska aldrig tillsättas till infusionslösningar. Detta läkemedel får inte blandas med andra läkemedel.
Miljöpåverkan
Insulin, detemir
Miljörisk:
Användning av aminosyror, proteiner och peptider bedöms inte medföra någon miljöpåverkan.
Läs mer
Detaljerad miljöinformation
Enligt den europeiska läkemedelsmyndigheten EMA:s riktlinjer för miljörisk-bedömningar av läkemedelssubstanser (EMA/CHMP/SWP/4447/00), är vitaminer, elektrolyter, aminosyror, peptider, proteiner, kolhydrater, lipider, vacciner och växtbaserade läkemedel undantagna då de inte bedöms medföra någon betydande risk för miljön.
Hållbarhet, förvaring och hantering
Hållbarhet
Obruten förpackning: 30 månader.
Under användning eller medtagen som reserv: Läkemedlet kan förvaras i högst 6 veckor.
Särskilda förvaringsanvisningar
Förvaringsanvisningar för läkemedlet finns under rubriken hållbarhet ovan.
Obruten förpackning: Förvaras i kylskåp (2°C–8°C). Förvaras ej nära kylelement. Får ej frysas.
Levemir Penfill
Under användning eller medtagen som reserv: Förvaras vid högst 30°C. Förvaras ej i kylskåp. Får ej frysas.
Förvara cylinderampullen i ytterkartongen. Ljuskänsligt.
Levemir FlexPen/Levemir FlexTouch
Under användning eller medtagen som reserv: Förvaras vid högst 30°C. Kan förvaras i kylskåp (2°C–8°C). Får ej frysas.
Förvara injektionspennan med pennhuven påsatt. Ljuskänsligt.
Levemir InnoLet
Under användning eller medtagen som reserv: Förvaras vid högst 30°C. Förvaras ej i kylskåp. Får ej frysas.
Förvara injektionspennan med pennhuven påsatt. Ljuskänsligt.
Särskilda anvisningar för destruktion
Använd inte läkemedlet om lösningen inte är klar, färglös och vattenaktig.
Levemir som varit fryst får ej användas.
Patienten bör instrueras att kassera injektionsnålen efter varje injektion.
Ej använt läkemedel och avfall ska kasseras enligt gällande anvisningar.
Injektionsnålar, cylinderampuller och förfyllda injektionspennor får inte delas med någon annan.
Cylinderampullen får ej återfyllas.
Förpackningsinformation
LEVEMIR®
Injektionsvätska, lösning i cylinderampull 100 E/ml
(klar, färglös och vattenaktig lösning)
5 x 3 milliliter cylinderampull, kassett, 545:80, (F)
LEVEMIR® (FLEXPEN)
Injektionsvätska, lösning i förfylld injektionspenna 100 E/ml
(klar, färglös och vattenaktig lösning)
5 x 3 milliliter förfylld injektionspenna, 508:15, (F)
Information om förpackningar saknas för denna produkt
LEVEMIR® (INNOLET)
Injektionsvätska, lösning i förfylld injektionspenna 100 E/ml
(klar, färglös och vattenaktig lösning)
5 x 3 milliliter förfylld injektionspenna, 559:24, (F)
Följande produkter har även parallelldistribuerade förpackningar:
Injektionsvätska, lösning i cylinderampull 100 E/ml
Injektionsvätska, lösning i förfylld injektionspenna 100 E/ml





